湘雅访问学者美国临床观摩印象及体会系列报道 (5-8)
5)UPMC肾脏科学习体会
6)UPMC临床肾移植印象
7)UPMC外科访学见闻与体会
8)UPMC 疼痛观摩与体会
2011年11月我被湘雅二医院派到美国匹兹堡大学医学中心 (University of Pittsburgh Medical Center,UPMC)学习医学模拟教学,在此期间我同时申请到UPMC肾脏科学习, 一则了解和体会美国的临床教学,二则学习肾脏科的运营方式、管理模式和先进技术。2012年7月17日美国最佳医院评选最新报告出炉,UPMC排名第十位,在宾西法尼亚州和匹兹堡地区医院的排名中均为第一位。UPMC在全美排名前10位的9个专业中就包括肾脏病,有机会在这样一个有名的医院和专业学习我感到非常的荣幸和骄傲。
UPMC肾脏科包括40个全职人员:31名临床医生,9名科研人员和12名专科医生(Fellow)。主要负责UPMC奥克兰校区(Presbyterian,Montefiore和Magee三家医院), 匹兹堡老兵管理医疗中心 (Veterans Administration of Pittsburgh Health Care System, 简称VA)和 11个门诊透析中心的医疗任务。在这里我有幸得到Prof Johnston Jamie的悉心指导,Johnston Jamie是UPMC肾脏科的临床主任、专科医生培训主任和奥克兰门诊透析主任。多年来一直致力于临床和教学,由于他在教学上的杰出成绩获得美国医学教育协会授予的国家金苹果奖和其他八项优秀教育奖。
一、 住院病人管理
美国大多科室没有自己的病房,主要采用会诊制度管理住院患者。住院病人首先住在内科或外科,再根据患者情况请相关科室会诊。肾脏科主要负责会诊和查房UPMC奥克兰区三家医院和VA医疗中心存在肾脏、电解质问题以及进行性肾功能衰竭和终末期肾脏病的患者。所有住院病人分别由5个医疗小组负责会诊,每个医疗小组包括主治医生(Attending)、肾脏专科医生(Fellow)、医生助理(Physician Assistant,PA)、住院医生(Resident)和医学生(Medical Student),每月会诊的住院病人总数大约190-230人。每天Attending会带领医疗小组查房,Attending查房前,Fellow上午6点30要先到病房查房,整理患者的实验室资料和医嘱,安排患者的透析时间,尽早与病房透析室联系(Presbyterian医院的病房透析中心专门负责住院患者尤其ICU患者的透析治疗,每年完成大约10000透析台次, 除此还有要负责许多患者的连续性肾脏替代治疗)。Fellow除了查房住院患者,还负责会诊新病人,并分配新病人给医生助理、住院医生和医学生。对于当天出院患者,Fellow还需与肾脏科门诊联系,安排患者的随访和门诊预约时间。如果是血液透析或腹膜透析的患者则要把患者的住院资料转到门诊透析中心,与血透和腹透护士联系。
二、门诊病人管理
UPMC肾脏科的门诊主要包括肾脏病门诊、透析门诊和肾移植门诊。UPMC分别在University Center,Monroeville、Shadyside和St. Margaret Hospital有四个肾脏病门诊。我和Prof Johnston每周二下午在University Center看门诊,每次门诊Johnston带1个Fellow,看 3-6个病人,Fellow单独看1-2个,看完后向Johnston汇报。每位病人在预约的时间来,护士帮其测完血压、身高、体重、小便检查后,病人即被带到一个单独的检查室(Exam Room)等候。每看一位病人前,Johnston都会热情地向病人介绍我,征求病人同意。医生和病人交流很融洽,通常先扯扯家常,然后再问病情,Johnston特别注意询问病人工作压力和家庭情况,边问边往电脑输资料,还不时把电脑中患者的检查资料调出来给病人看。每个病人大约花30-60分钟,感觉就是在聊天,很轻松。病人总是面带微笑而来,满脸笑容而归。门诊用的Epic Care患者管理系统,在美国已使用20余年,有了这个网络平台可对患者进行高效有序的管理,所有患者多年的资料均可在这个系统中找到。对于任何有权限进入此系统的医生均能非常方便地了解患者病情。患者一般预约下次就诊时间是几个月后,在此期间只需和自己的家庭医生联系开药、做常规检查。
透析门诊包括9个Dialysis Clinic Incoporation (DCI)和2个Fresenius Medical Care。我和Prof Johnston每周四上午在奥克兰的DCI看透析门诊,这里有24台血透机(全部是Fresenius 2008K)。每周1-5第一批透析病人早上6点30开始上机,第二批透析病人下机时间通常是下午2点左右。每天上午一位Attending带领医生助理查看完透析患者后,这里就没有医生了。透析区主要由两个有处方权的透析护士负责,每个护士下面带2-3个Technician,Technician在护士指导下负责患者上机、下机、透析间测血压、换药。透析护士所做的工作就相当于国内透析室医生,除了要监督管理和给患者开药,还要负责处理透析过程中低血压、胸闷、抽搐等并发症,即使患者出现心脏骤停也是由护士实施心肺复苏的抢救。据了解在这个中心出现过6例心脏骤停,4例病人被成功抢救。只有在透析护士处理不了的情况下,才会打医生电话请求会诊。Johnston每次在透析区把门诊血透病人看完后,接着就会在旁边的诊室接待预约看病的家庭血透(Home Hemodialysis)或腹膜透析病人,指导他们透析方案的调整、贫血、骨病等并发症的治疗,以及血管通路的护理等。奥克兰DCI目前有维持性血液透析病人约100人,家庭透析病人40人(其中30个腹膜透析患者,10个家庭血透患者),与国内不同的是这里的腹膜透析患者只有3例患者做持续性非卧床腹膜透析(CAPD),其余全是做夜间自动腹膜透析(APD),这样患者可以正常工作和学习,生活质量更高。透析中心有专门的家庭透析护士和腹膜透析护士,负责患者宣教和咨询,以及辅助医生对病人进行随访。
匹兹堡大学器官移植研究所成立于1985年,是世界上历史最久,规模最大,学术地位最高的器官移植研究所,有现代器官移植之父之称的Thomas E. Starzl教授为该研究所的创始人和首任所长。为表彰他对器官移植的巨大贡献,1996年该所更名为Thomas E.Starzl器官移植研究所。Starzl移植研究所对现代器官移植的贡献举世公认,推动现代器官移植发展的许多革命性成果都是由该研究所创造的。目前该研究所每年肾移植数为180-200例。肾移植门诊在Montefiore医院的Starzl移植研究所,由肾内科医生、肾移植外科医生、药剂师和移植护士共同负责患者术前、围手术期评估和术后随访。术前主要对患者进行心肺功能、血管功能、血型、抗原以及病毒等检测,围手术期最关键的是对供体进行评估,而术后随访主要对患者免疫抑制药物进行调整,以及肿瘤,感染等并发症进行监测。


图2:作者在UPMC肾脏科门诊大门 图2:作者在UPMC肾脏科门诊大门
|
|

图3:作者在Presbyterian医院大门口


图5: 作者在Presbyterian医院的病房血 透室门口

图6: 作者在Presbyterian医院的病房血透室透析区
 图7:奥克兰门诊透析中心(DCI)外观
|

图8:宽敞明亮的奥克兰门诊透析中心(DCI)
|
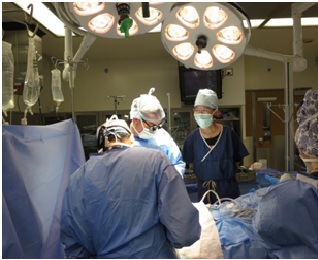
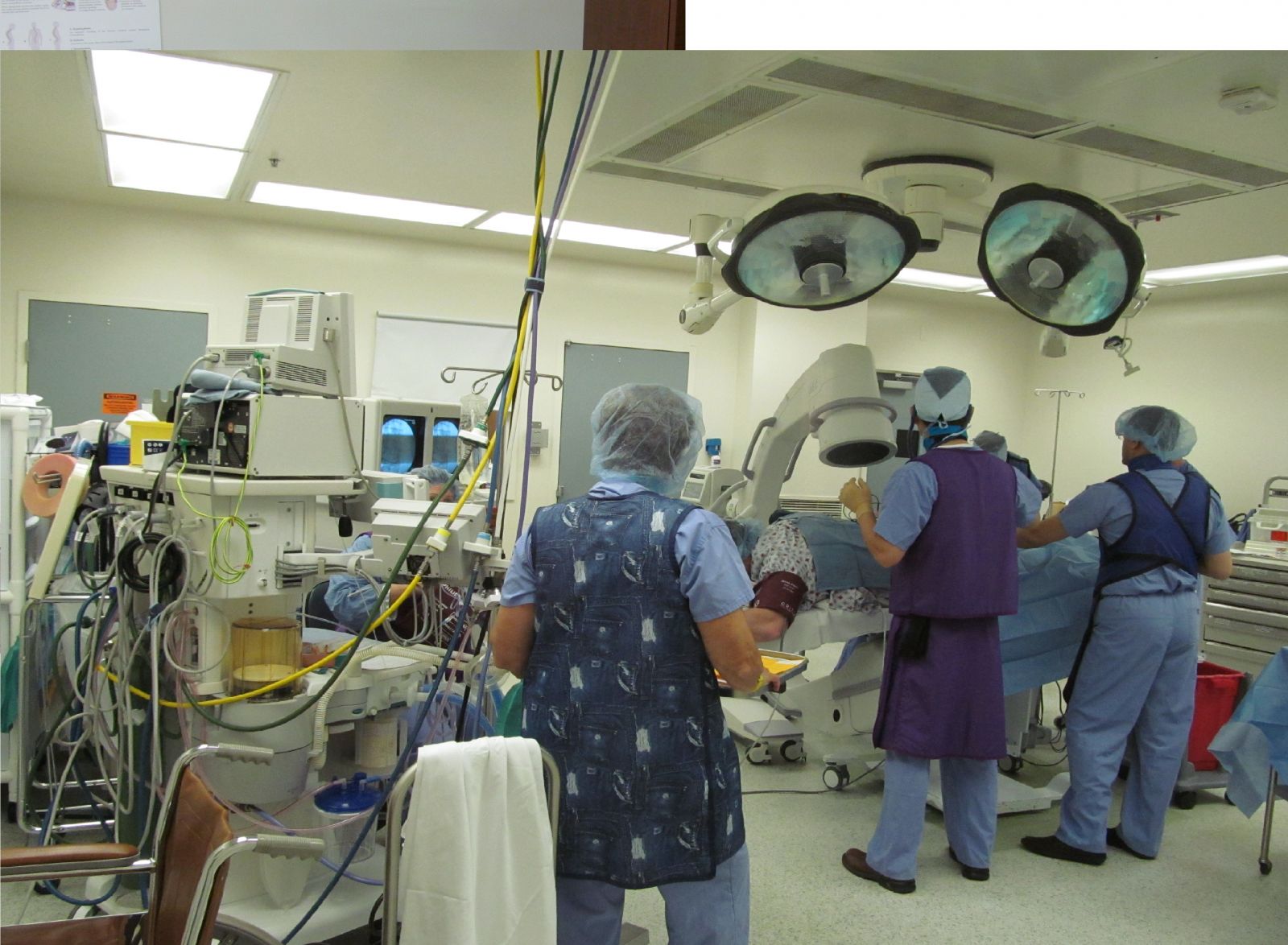
图9:作者在Presbyterian医院手术室看肾移植手术
图10: 安静的肾移植门诊候室
三、我的体会
通过在UPMC肾脏科临床学习,比对自己在国内肾脏科的工作情况,感触颇深,体会如下:
1.医学生素质高,医生教学意识强:医学生在病房有单独管理新病人的机会。当Fellow 分配新病人给医学生后,医学生就能单独查看病人问病史,做体格检查,写病历,记日志,并在Fellow指导下开医嘱。当Attending查房时,他们会很娴熟的汇报病历。我惊叹美国的医学生临床思维,交流能力和总结能力比中国医学生强很多。经与一位医学生交流我才知道美国医学生很早就接触临床,大学第一年就有机会和患者交流,而且学习每种常见病时都有标准化病人作为Model,对一些创伤性的操作和急重症的处理,他们可在医学模拟中心进行了反复训练,所以进入临床实习时,他们已经具备了较全面的临床能力。我和Prof Johnston主要在Presbyterian医院查房,每天他查看新病人前他都会对新病人进行详细讨论。有一天有3个新病人,分别为肾小管酸中毒、低钠血症和高钾血症,全是电解质紊乱,这在中国是最让医生头痛的问题,涉及很复杂的肾脏病理生理调节。Johnston首先在医生办公室给医疗小组所有成员进行了1个多小时的讲课,讲述这几个病的发病机制、诊断和治疗,然后结合患者进行分析,在查看病人的过程中还不时启发式地向医学生提问。每天查房时间为4个小时左右,他总是不厌其烦,耐心的讲解。对Fellow、PA、住院医生和医学生所做的工作总是进行鼓励和表扬,师生之间交流非常自如。
2. 维护患者安全的意识高:Presbyterian医疗小组的任务是最艰巨的,会诊病人几乎全是各种ICU(Cadiology ICU、Cardiothoracic ICU、Surgical ICU、Medical ICU、Neurolog ICU 和Transplant ICU)的重症患者,在每个病房查房让我印象最深刻的是病房墙上、门上满眼贴着的都是“Hand Sanitation”或“Hand Hygiene”的标识,每看一个病人前后医生都会洗手或者涂上免洗的护手清洁液,如果接触病人就还会要穿上一件防护衣,每位重症患者有专门的听诊器,如果医生用自己的听诊器,他们就会用手套套住听诊器探头。这样做的目的是减少接触交叉感染,保护患者安全。墙上宣传栏和电脑保护屏幕上最多的也是关于Patient Safety 的资料,如“Identify patient correctly”,“Identify patient Safety Risk”, “2012 National Patient Safety ”等等,无时无刻不在提醒医护人员的任何行为要以维护患者安全为出发点。
3.诊断遵循Evidence-Based:由于Presbyterian会诊患者大多都是多脏器损伤的重症患者,所以需要做且能做肾活检的患者很少。但是一旦发现有做活检的强烈指针,即使高危患者肾脏科也会创造条件做。一位62岁肝硬化、腹水、低血压的老年女性患者,出现肾功能衰竭,Johnston查看和分析完患者,让Fellow留患者小便到肾内科实验室显微镜下看尿沉渣,发现大量红细胞管型,结合患者的实验室检查,考虑急性肾损伤,但原因可能是肾小球肾炎或肾小管坏死等,需要肾活检明确诊断。然而这样的患者在国内肯定不会考虑做活检,肝硬化凝血功能一般差,腹水、患者血压低都是肾活检的禁忌症。Johnston却做出决定患者有做活检的强烈指针,立即将患者转到ICU进行血压监测,并监测患者凝血功能,待患者病情稳定尽快进行肾活检。
4. 门诊透析病人血液透析充分性好:奥克兰DCI的透析患者每周透析3-4次,每次3-4个小时,最少不低于2个小时。所有患者在透析前进食,透析间隙液体量的增加控制在2500ml左右,所以透析过程中患者很少出现低血压、抽搐等并发症。患者的透析充分性严格按照KT/V进行评估,2011年11月-2012年4月该中心最新数据显示血透患者KT/V>1.3,说明这里的患者血液透析充分性好。由于病人透析质量高,所有病人每次都可自行开车或坐车来DCI,特殊情况下由中心Social Service工作人员接过来,在这里几乎看不到陪人,透析区和透析等候区都非常安静。透析血管通路是患者的生命线,也是保证患者透析充分性的前提基础,这里的血透患者临时、永久性置管均由介入放射科的技术人员(Interventional Radiologist)完成,通常是在超声引导下进行,导管并发症很少。而内瘘或移植血管由血管外科医生完成,手术前医生一般都会用超声多普勒评价血管情况,据护士介绍这里的透析患者最长内瘘使用时间为20多年。美国透析器非常便宜,仅7美元,为F180NR、160NR和200NR三个型号,所有患者透析器全为一次性,不复用,该中心无一例丙肝患者。当然以上所有这些都归功于美国完善的医疗保险体制,即使是无工作的穷人也不要为不能支付透析费用而苦恼。
5. 肾移植病人生活质量高:UPMC移植世界闻名,我常常会被肾移植病人高的生活质量而感慨。这里30%终末期肾功能衰竭患者选择肾移植,一位72岁男性患者,做了4次移植,分别为1982年,1985年,1999年和2008年。肾移植后患者精神状态都很好,大部分重归社会继续工作,很多年轻的患者移植后还建立了美好和睦的家庭。一位48岁FSGS女性患者,2002年第一次肾移植,2008年第二次肾移植,移植后生育两个孩子,分别为3岁和5岁,这在国内是很难做到的。肾移植效果好的原因我分析主要有以下3点: 1) UPMC肾脏科对于进入肾脏替代治疗的患者, 一旦GFR≤20ml/min,医生就会建议进入移植登记名单。很多患者在移植术前不进行透析治疗而直接行肾移植,即无透析肾移植(pre-emptive renal transplantation),这可明显提高患者生存率和移植物存活率。2) 美国50%为亲体移植(living donor), 这不但可缩短患者等待供体的时间,患者进入肾移植时间比较早,而且移植后排异反应也小。3) 移植后患者由肾内科和肾移植外科共同随访,制定治疗方案,与国内不同的是移植后免疫抑制剂的使用主要是两种免疫抑制剂联合治疗(主要是霉酚酸酯和普乐可复),不用激素,这样大大减少了移植后感染、糖尿病、骨质疏松等并发症。
四、小结
我很庆幸自己在美国的这段时间里,不但有机会在一流的医学模拟训练中心感受美国医学生和医护人员如何进行临床技能训练,而且在全美排名前十的肾脏科亲临了他们又是如何把掌握的临床技能转化到对真实患者的处理。我感慨美国医生兢兢业业的敬业精神、广博的医学专业知识和全面的临床综合能力。美国毕业后医学教育认证委员会(ACGME)提出临床住院医生要成为一名合格的医生,必须具备六项基本能力, 即:患者关怀、医学知识、人际沟通能力、职业素养、以实践为基础的学习与提高和以系统为基础的实践。我深深感到中国医生在这些方面与美国比较还有很大的距离,有效地把这些能力整合到医学生教学内容中,用国际标准的培养体制和模式对医学生进行教育,相信若干年后,我们将逐渐拥有大批和美国医生一样优秀的临床医学科学家(Physician Scientist)。(作者李瑛系湘雅二医院肾内科副教授)
-------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
曾几何时,魂牵梦绕的就是来匹兹堡大学医学中心(University of Pittsburgh Medical Center, UPMC)学习器官移植。早就听说这里有世界上最大的器官移植中心,代表了器官移植的领先水平,引领着世界器官移植的发展方向。幸运的是,梦想终于在今年3月份实现了!在我校杰出校友、UPMC麻醉系章利铭教授的引荐下,我作为访问学者来到了UPMC移植中心学习肾移植,期间感触颇多,受益匪浅。现撷取点滴体会与大家分享。
UPMC的移植中心隶属于Starzl器官移植研究所(Starzl Transplantation Institute, STI),其前身是创立于1985年的匹兹堡大学器官移植研究所。1996年为纪念被誉为“肝移植之父”(“Father” of Liver Transplantation)、“现代器官移植之父”(“Modern-Day Father” of Organ Transplantation)的Thomas E. Starzl更名为STI。Thomas E. Starzl于1963年3月1日实施了人类有史以来第一例临床肝移植,于1967年7月23日实施了世界首例成功的肝移植。STI聚集了一批来自五湖四海、世界顶尖的移植外科专家,各种学术思想在这里碰撞、交融,促进了移植学科的发展。STI是目前世界上唯一可以进行包括肝、肾、胰腺、小肠、心、肺等实体器官和骨髓在内的所有移植项目的中心,并一直保持其在腹部器官移植中的领先水平,尤其在肝脏和小肠移植领域更是独占鳌头(每年完成的例数曾经一度占到全球的一半)。UPMC下属23个医疗机构,其中UPMC Montefiore医院主要开展成人肝、肾、胰腺、小肠移植, UPMC Presbyterian医院主要开展成人心、肺移植,而儿童的器官移植则在UPMC 匹兹堡儿童医院 (Children’s Hospital of Pittsburgh)开展。自1981年以来,UPMC已完成17,000余例器官移植。目前的移植中心主任是来自加拿大的印裔Abhinav Humar教授,主攻肝移植,其前任就是中国移植界非常熟悉的世界著名的华裔学者John Fung教授,他现任美国克利夫兰临床基金会(Cleveland Clinic Foundation)医院的大外科系主任、移植中心主任。另一方面,在移植临床和科研的培训方面,STI亦不遗余力,曾有这种说法,全世界的肝移植医生几乎都是匹兹堡移植中心培训出来的。据统计,到目前为止已有超过100位临床专科医生(Fellow)和750位访问学者在STI接受过培训,促进了世界各地器官移植的发展。


|

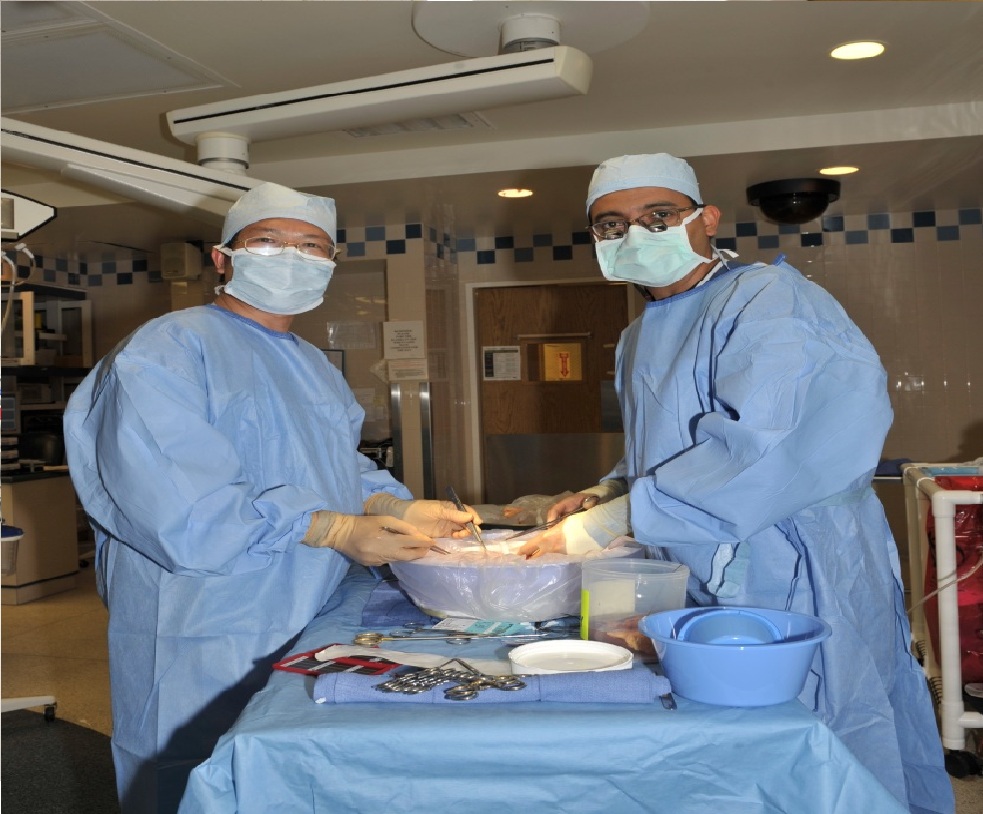
图4 作者(左一)正在手术室进行供肾修整
一、尸体器官捐献与获取:作为移植第一大国,器官捐献的观念在美国早已深入人心。美国的驾照其实也是器官捐献卡。在申请或者更新驾照时,只要对器官和组织捐献问题的回答选择“Yes”,就被自动登记为器官捐献志愿者,驾照上会有“ORGAN DONOR”字样,原则上不再需要征求死者亲属同意,就可以直接进行器官切取。而脑死亡患者的器官捐献,其亲属在移植协调员(Coordinator)的指导下签署捐献同意书时,可以选择脑死亡器官捐献(Donation after Brain Death, DBD),也可以选择心脏死亡器官捐献(Donation after Cardiac Death, DCD),但后者为可控性DCD,器官损伤较小,这一点值得国内刚刚起步的DCD借鉴,以保证移植术后器官功能的恢复。UPMC所在的宾夕法尼亚州西部,由器官复苏与教育中心(Center for Organ Recovery & Education, CORE)统一负责器官的获取,它是全美58个非盈利性的器官获取组织(Organ Procurement Organization, OPO)之一。由于器官捐献踊跃、管理规范(器官获取与分配两条线),美国每年20%以上进入肾移植等待名单的患者可以获得移植机会。在UPMC,等待肾移植的患者平均仅需17个月就可以获得供肾进行移植,等待移植时间远远短于费城和纽约地区的72个月。反观我国,器官紧缺已成为制约我国器官移植发展的瓶颈。我国每年约有100万终末期肾病患者,约30万终末期肝病患者,急需移植挽救生命。大家应该还对国内今年热播的电视连续剧《心术》记忆犹新吧,剧中那个慢性肾衰患儿多方“求肾无门”的艰难处境,从一个侧面反映了我国器官来源严重匮乏的现实。而DCD正是我国未来器官移植发展的必由之路。中国移植学界经过较长期的酝酿、讨论以及试点,从2012年1月开始,已在全国全面推行由卫生部委托中国红十字会负责主持的DCD工作,并规定两年内没有实行DCD的医院,将吊销器官移植资质。这是一个良好的开端!
二、活体器官捐献与供肾切取:在美国,只要无器官买卖行为,成人的器官捐献,不管捐给谁都是合法的,这与国内限定只能捐给三类人(配偶、直系血亲或者三代以内旁系血亲,或者有证据证明与活体器官捐献人存在因帮扶等形成亲情关系的人员)完全不同;活体供肾切取与国内仍大部分采用开放手术不同,UPMC全部采用腹腔镜或手辅助腹腔镜供肾切取,供体术后恢复很快,3天左右即可出院。
三、供肾修整与移植:强调衔接配合与精细。尤其对于活体供肾移植,特别强调切取、修整以及植入之间的衔接,尽量缩短供肾缺血时间,尤其是热缺血时间。植肾时操作精细、止血非常彻底,切口内可以不放置引流管,甚至移植肾输尿管内也可以不放置双“J”管,术后观察3-5天即可回社区医院继续治疗。另外,由于器官移植的特殊性,植肾手术开始之前还要核对是否为正确的受者(Correct Recipient)、正确的供者(Correct Donor)、正确的血型(Blood Type Match)、正确的UNOS编号(Correct UNOS#),防止“张冠李戴”,以确保移植成功。
四、 严格的供受体筛选、先进的围手术期管理以及规范的术后随访。①完善的移植门诊:移植门诊不仅负责供受体的筛选,而且负责移植术后患者的随访。UPMC Montefiore医院的肾-胰腺移植门诊固定在每周二、周五全天(8: 00am-4: 00pm),每周四下午2: 30pm-4: 00pm就肾移植供受体的资料进行集中讨论。②程序性移植肾活检:肾移植术后定期进行移植肾活检,术后考虑发生移植肾功能延迟恢复(Delayed Graft Function, DGF)、他克莫司与环孢素等钙调神经蛋白抑制药物(Calcineurin Inhibitors, CNIs)中毒以及排斥反应等不良事件时更是随时进行移植肾活检,后续的治疗措施都是建立在移植肾活检结论的基础上。每周二下午2: 30pm-4: 00pm,肾移植科、肾内科、肾脏病理等肾移植相关学科的医师对移植肾穿刺活检的病理结果进行讨论,结合患者的病史和其它临床资料作出诊断,并安排下一步的治疗方案。
最后还需指出的是,出于对患者隐私的保护,美国于1996年颁布了“医疗保险携带和责任法案(Health Insurance Portability and Accountability Act/1996, HIPAA)”,要求医务人员对患者的医疗信息严格保密,查阅患者的病历记录是有权限的,更不允许将其复印带走。作为访问学者,因无法直接调阅患者的医疗记录,要想完整掌握患者的病情变化,需每天跟随主治医师(Attending)查房,并跟踪其出院后门诊复查的情况,如此长期坚持,方能有所心得。 (作者谢续标系湘雅二院肾移植科教授)
-------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
来美国匹兹堡大学医学中心(UPMC)访学已经半年了,这期间我不仅近距离接触美国的本土文化,而且在专业领域拓宽了视野,学习和了解当今最前沿的机器人外科技术和美国外科病人的临床处理模式,深感国内外医疗水平差距和管理模式的区别,有了许多感想和体会。
匹兹堡医学中心(UPMC)是美国领先的非营利性医疗机构,也是全球知名的学术研究医学中心之一,2012年美国最佳医院评选排名第十位,每年为近160万人提供医疗保健服务,年产值高达100亿,其在器官移植、肿瘤学、精神病学、神经外科学、整形外科学、运动医学、干细胞科学与组织工程、纳米科学等领域均处于国际领先地位。我非常荣幸地在肿瘤外科参观和学习,并得到了外科系主任BILLIAR教授和胰腺癌中心主任Zeh教授的无私帮助和悉心指导。
UPMC是个医疗集团,旗下拥有大型医院15家和400多家的医疗服务机构,如社区门诊、康复、影像、急救及癌症治疗中心等,分布在匹兹堡及周边地区,所有医疗信息都能够共享。外科按照专业设置不同科室,包括肿瘤外科、结直肠外科、肝胆胰外科、小儿外科、整形外科、移植外科、创伤外科和血管外科,各个科室行政上相对独立,但均隶属于外科系统一管理。整个外科有约150名医生,他们可以在UPMC不同的医院看门诊和做手术,每个教授都有自己最擅长的专业方向,所以他们的专科门诊和收治的病种也就相对固定。如我在美国的导师Zeh教授既属于肿瘤外科,又是胰腺癌中心的主任,他在Presbyterian和Shadyside两家医院的“消化不良中心”和“癌症中心”看门诊,擅长胰腺肿瘤的微创手术治疗,每年完成机器人辅助下的大型胰腺手术200余台,胰漏并发症15%,居全美领先水平。
.jpg)
UPMC临床也是由若干个医疗小组组成,每个医疗小组都包括主治医生(Attending)、专科主管医生(Fellow)和住院医生(Resident)三级,Resident和Fellow都属于临床培训阶段,他们当然也就不是UPMC的正式员工,医学生毕业考取医生执照后就开始Resident轮训,普通外科住院医生培训一般为5年,完成后可以申请去不同的医院做专科医生(Fellow)如胸外,心外,移植外科,血管外科等或直接做普通外科主治医生(Attending)。科室每年招收Fellow3-5名,培训期2-3年不等,其中3年者最后一年去实验室做基础研究。完成Fellow培训后就可以其他医院申请做专科主治医生Attending,一部分也就留在UPMC继续工作,并可兼医学院医学生(medical student),住院医生(resident)及专科医生(fellow)教学和科研任务而成为助理教授(Assistant Professor)、副教授(Associate Professor)甚至教授(Professor)。
我平常学习所在的胰腺癌中心(Pancreatic cancer Center)是个多学科协作机构,是由放射科1人、消化内科11人、肿瘤外科7人、肿瘤内科4人共同组成,他们按照NCCN指南制定统一的诊疗规范,设计统一的临床实验(Clinical Trial),并在临床实践中严格执行,密切合作,共同诊治胰腺癌。
.jpg)
一、门诊
美国人看病不像国内直接去医院挂号看门诊,他们一般首先选择同自己的家庭医生(Primary Care Physician, PCP)联系,完成基本的病史采集和辅助检查,如发现问题,家庭医生会同专科医生发邮件,介绍患者的基本情况,同时联系医生助理(Physician Assistant),进一步完善各项检查,并预约门诊时间。门诊分为等候区和就诊区,由于每天预约的患者人数较少,一般10人左右,所以等候区有时觉得有些空荡,那里有咖啡、沙发和电视,患者和家属可以悠闲的等候,到了时间导诊护士会将他们领进单独的诊室。而此时医生助理正在医生办公室向Zeh教授介绍患者病情,他们在电脑上可以浏览在UPMC任何一处任何时间所做的各种检查,认真分析讨论,然后他们一起进入诊室。Zeh教授首先会向家属介绍我,问是否介意(美国把患者的隐私看得很重),在征得患者和家属同意后,Zeh教授开始了解病情,他通常直接告诉患者和家属胰腺癌的诊断(他们很少表现出惊慌失措或泪流满面),然后在一张解剖示意图上讲解胰腺癌的发生发展及处理意见。患者就诊外科前,一般都会在放射科和消化内科完成了胰腺CT和食道内镜超声(EUS)检查,95%以上的患者都有了病理诊断,合并黄疸患者通常在内镜(ERCP)下完成了支架植入。如果患者肿瘤小于2.5厘米或者明确肿瘤对周围血管无侵犯,Zeh教授会建议患者直接手术治疗,并详细介绍手术的方式(如机器人手术)、手术的风险及可能出现的并发症等。反之则建议患者去肿瘤内科受新辅助放化疗,部分合适的病人推荐他们入组临床实验,医生助理在一旁记录医生所有的意见,并预约患者下一次就诊的时间,整个门诊时间大约30分钟,十个病人下来,通常都要推迟到下午1-2点钟才能下班。国外医生中午基本不休息,吃的也很简单,一点咖啡和汉堡就对付了,然后直接去另外一家医院看门诊。
二、手术
由于所有的患者看病都采取的预约制,所以我甚至可以看到两个月之后的手术安排。大部分患者术前不住院,他们会在医生助理的指导下,完成各种必要的术前检查,同时请相关科室的教授进行术前评估,并通过邮件告知主刀教授(E-mail是美国非常重要的信息传递手段,一般作为正式的文档放入病历)。患者的术前签字、医疗记录的书写等均在门诊完成,在预约手术当天早晨5:00入院,6:00进入术前准备室等候手术。
医生通常会在早晨6点就来到医院,查看病人,由于他们管理的住院患者通常分布在多家医院,所以必须来回奔波,等指导住院医师开完医嘱后,才匆匆赶到手术所在的医院。住院医师很少进手术室参加手术,他们大部分时间都是呆在病房处理病人。手术病人通常在待诊区(Pre-holding area)等候,待主刀医生签字确认患者身份并标记手术部位后方可推入手术间,如果由于主刀医生没有确认和签字而推迟手术开始时间,由主刀医生负责,如再次发生类似问题,则该主刀医生就丧失第一台手术的资格。病人一般7点10分前由麻醉护士推入手术间,麻醉诱导过称包括放动脉导管和中心静脉管一般要求在半小时内(7点45分之前)完成。高年资的外科住院医师和Fellow通常要在早晨7点左右进入手术间,完成插胃管、导尿和备皮等术前准备工作,主刀主治医生一般7点30分入手术室,再次阅读患者的影像资料,7点45分左右手术正式开始。UPMC外科手术室有自己特点:①进出手术室和拿洗手衣没有专人管理,这些都需要有权限的胸卡才能办到;②手术室随处可见各种有关医疗安全的标志,时刻提醒医务人员以患者安全为中心,预防差错和外科感染;③麻醉和手术前,麻醉师、手术医师、巡回护士和洗手护士都必须暂时停下手头工作,共同确认患者的身份、手术名称和手术部位(Time-out procedure),预防差错;④麻醉完成后,如果患者病情平稳,通常只留下一名麻醉护士(他们不同于真正的麻醉师,目前暂时没有独立麻醉的权限)或麻醉住院医生进行麻醉的管理和监护;⑤医生可以在不同的医院安排手术,参加手术通常只有Attending和Fellow两个人,这主要是因为各种器械和全方位拉钩可以帮助他们省去很多人力。遇到大手术或疑难病例,Attending之间会互相帮忙;⑥手术室巡回男护士较多,而且有不少年纪较大的还洗手上台,也许因为美国几乎都是使用一次性的耗材和器械,根本不需要像国内那样还要眼力穿线;⑦在病人推人手术室时间,麻醉和手术开始时间、接台手术的周转时间等任何一个环节有耽误和延迟,各部门的主管就会给当事人发出邮件,要其解释原因,这样有助于各部门努力提高工作效率。
记得前几天,一个胆管下段癌的患者在做机器人辅助胰十二指肠切除时发生意外大出血,血压迅速下降,广播里立即传来此手术间需要支援的声音,短短5分钟,麻醉人员由1名增加到5名,巡回护士增加到4名,洗手护士增加到2名,大家各司其职,参与患者的抢救,建立静脉通道、输血输蛋白扩容、连接自体血回输装置,使用食道超声动态监测心脏等,主刀医师立马中转开腹,科室老教授也上台参与抢救,半个小时出血止住了,患者血压回升,转危为安。我后来才知道这是UPMC的“Code or Condition C system”所要求的,对任何需要心肺复苏的患者,手术室相关医务人员有责任和义务来协作抢救,它可以充分整合医疗资源,发挥多学科合作优势,最大限度的挽救患者的生命,正是这一系统在UPMC的推广或落实使得患者抢救成功率名列全美前茅。
手术结束了,患者通常会在手术间拔管后吸氧推入麻醉复苏室(PACU),部分病情简单的患者(如胆囊切除、疝气等)在PACU麻醉苏醒后直接回家休息(通常称之为日间手术 Ambulatory Surgery),有啥情况可以同自己的家庭医生联系。其他重病患者麻醉主治医生依情况经与主刀外科医师商量后会将病人送至ICU继续监护治疗。
.jpg)
.jpg)
(左图)手术室门前提示牌,显示各手术间当前状态,供患者家属了解(右图)提醒预外科防感染的标志醒目而不失幽默
三、术后
患者的术后管理主要是由Fellow和Resident完成,包括开医嘱、换药和病例书写等。由于患者分布在多家医院,所以科室很难组织统一的大查房,通常Attending查房的时间很不固定,一大早、两次手术间隔或者门诊结束之后都有可能。UPMC虽然对一次性耗材使用有些不计成本,但对术后患者药品的使用比较谨慎,大部分仅术前使用一次抗生素,术后患者能够早期进食和下床活动,主要原因是微创手术比例大、手术操作精细,出血量小及术后并发症少,所以周转特别快,平均住院日远远短于国内。如胰十二指肠切除的胰腺癌患者术后仅24小时之类使用三次抗生素,通常不使用抑制胰酶分泌的药物和全静脉营养,术后48小时后进流质饮食,如无并发症,术后6天出院,有情况同自己的家庭医生联系,并定期看主刀医师门诊,决定下一步治疗方案。每周胰腺癌中心都有一位专职秘书收集些典型和疑难术后病例,供各协作科室的医生讨论,同时邀请了放射科和病理科医生参加,大家畅所欲言,总结经验。
四、体会
在日常临床实践观察中,我比较了湘雅二院同UPMC的一些不同之处,有两点体会最深:①严格按照临床指南开展医疗工作。每一个疾病都有自己的临床规范,尤其是肿瘤更是有国内外公认的NCCN指南作为指导(http://www.nccn.org),UPMC的医生在诊治过程中,基本上每一步都是按照指南办,这种规范化诊疗减少了发生临床差错的机会。而我们在这方面做得没那么好,即使是科室制定了规范化流程,不是与公认的标准有出入,就是没有严格执行,以至于一个医院不同的科室或一个科室不同医疗小组对同一种疾病都存在着不同的治疗方案,使治疗效果和医疗费用相差甚远,这往往是医疗纠纷的根源。实际上现代医学发展到今天,我们已经不能再停留在经验医学上了,而必须时刻遵循依靠循证医学(Evidence-based Medicine)而获得各种指南,只有这样,不仅患者的利益可以最大化,减少医疗纠纷和差错,而且能够统一诊治标准,我们医院这么多的病例,肯定可以出高质量的文章,否则病例再多,治疗标准不统一或没有按照标准去做,写出来的文章也难以让人信服。②多学科协作诊治。临床很多疾病尤其是肿瘤不再是单一的方法治疗,医学界公认是“以手术为主的综合治疗”,UPMC在肿瘤诊治上处于国际一流水平,每种肿瘤几乎都有一个医疗协作组,术前多学科综合评估(如放射科、外科、内镜科、肿瘤内科,病理科等),明确肿瘤的性质、大小及分期等,再决定是先手术,还是先放化疗,术后根据病理切片情况再次讨论决定下一步治疗方案。而我们却不同,各个科室之前协作性不太强(也许是没有职能部门统一领导的缘故),每个患者放在哪个科室或哪个医生手中,就按照他所熟悉的方法去治疗,而不是根据患者的病情综合评估,这是由很多因素决定的,比如患者的经济情况、医生或科室的利益以及医务人员专业知识的片面性等。如果我们能在这方面做得更好些,不仅可以提高每种疾病的治愈率或远期疗效,而且同样可以减少医疗纠纷。③以患者安全为中心,分工合作,一切为临床服务。从医院内随处可见的安全标志到“Time Out 术前暂停”,“Hand Hygiene手卫生”贯彻落实,无不体现UPMC对患者安全的重视,基本杜绝了像国内偶有发生的搞错手术患者、开错手术部位等不应发生的人为错误。每个人在自己的岗位尽职尽责,遇到患者出现紧急状况,护士可直接呼叫Condition C,各种医疗资源能够迅速整合,多学科配合抢救病人,成功率自然也就提高啦。还记得有一次,一位考虑胰头癌的患者在行内镜超声检查时,发现腹腔淋巴结肿大,内镜医生当即做了穿刺,细胞病理科医生是带着显微镜和染色剂来到内镜室,当场进行诊断,这在国内好像难以想像。
的确,由于国情和院情不同,我们在国外看到的许多先进的东西回到国内后开展起来会相对有些难度,但我认为按以患者安全为中心,按指南办事和多学科协作还是可以很快落实的。其实我们医院早就是这么要求的,只是在平时的日常工作中贯彻得不够彻底,我们应该向国外学习,在这方面规范化、制度化,并纳入年度考核,而不是仅仅流于形式,只强调医疗病历的书写,应该更注重患者医疗安全,如手术指征的把握是否得当,手术方式是否正确,术后处理是否规范等,这样医疗质量才能够得到全面的提升,跻身全国一流医院的行列。(作者文宇系湘雅二院外科主治大夫)
------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
2011年9月我来到了世界著名的美国匹茨堡大学医学中心交流访问学习。在学长,导师章利铭老师的悉心指导和帮助下,接受了麻醉学领域最先进的管理,科研和临床技术等各方面的培训,受益颇深。
在此谨此介绍我在美国匹茨堡大学疼痛治疗中心的学习体会。
一,UPMC疼痛治疗简介
据报导:在美国,每年有五千万人口患有慢性疼痛,有近两千万人口患有急性疼痛,因此约有45%的美国人口因为疼痛而寻求医疗诊治。疼痛的发病率高于糖尿病、心脏病及癌症发病率的总和。
疼痛所造成的经济影响是巨大的。每年有许多人因为疼痛不能工作因而减低生产力。其中有三千六百万人曾因疼痛不能上班,八千六百万人因疼痛而影响其日常工作及活动,每年有二千五百万人次的医疗治疗是为了疼痛症状的减轻而至。疼痛是美国人寻求医疗治疗的最常见的病因之一,也是美国人丧失工作能力的首要因素,因疼痛而造成的经济损失高达一百五十亿。
由于疼痛所造成的生产力减低和经济效应之大,美国国会在2000年通过了一个新的政策及十年计划以促进对疼痛的治疗及研究。这个计划包括:
- 美国将由其健康卫生总署管理新建立六个疼痛研究中心。
NIH疼痛协会最近任命匹茨堡大学医学中心博士Debra k. Weiner为主任医师来成立一个新的疼痛诊疗中心,这也是NIH的疼痛协会最近认定的“疼痛教育卓越中心”的11所大学之一。
2、白宫将举行疼痛治疗进展的年会。
3、疼痛将列为第六体征并要确保美国大众通过其医疗保险得到适当的疼痛治疗。
4、确保美国退伍军人得到适当的疼痛治疗。
5、促进美国大众对疼痛治疗的关心和教育。
UPMC把疼痛诊疗作为评估、诊断、治疗和预防各种疼痛疾病的学科,把各种专科如骨科,理疗科,心理,神经内科以及中医的针灸等等协助整合治疗方案对病人进行全面的诊断治疗。对于疼痛疾病将根据其病因,病程及其他并发病而有不同的治疗方法。
UPMC的疼痛诊疗中心包括由Dr. Jacques Chelly在Presbyterian-Shadyside医院主管的急性疼痛管理中心;由Doris Cope 医生领导的,设立在圣玛格丽特医院慢性疼痛管理中心;由Gerald Gebhart, PhD博士为首的匹兹堡疼痛研究中心和新成立的、由NIH疼痛联盟认定的全美“疼痛教育卓越中心”之一的匹茨堡疼痛中心。
同时,UPMC整合所属23家附属医院资源的整体优势,通过同一网络,把医生工作站,患者信息、资料全部整合,使每一位主治医师治疗过程,经验充分共享;患者资源,患者资料一站式服务,信息共享,节约了有限的资源,充分地利用已经取得第一手资料。这也使每一家医院,每一位主治医生既是中心的一个整体,又不失自己的特色;同时患者得到最人性化的医疗服务。




( 一) 急性外科手术后的疼痛治疗:
由于外科术后的疼痛多由于手术伤口而引起,而此时术后病人通常无法正常进食,因此多采用静脉给药或硬膜外椎管给药方法直到病人能够服用口服药,给药途径有:
1、静脉间断性注射或静脉连续性点滴止痛药。
2、病人自我控制止痛药泵静脉给药。
3、病人自我控制硬膜外止痛药泵。
4、局部麻醉药硬膜外腔连续给药。
5、周围神经连续阻断给药。
6、局部麻醉药一次性阻断给药。
7、口服止痛药。
上述各种止痛方法的选择是根据病人的年龄、身体状况、手术性质及其他并发疾病等因素而综合考虑而定。术后止痛方法疗程也因此可以长短不等。
治疗费用医疗保险全覆盖。同时,对于手术后疼痛恢复欠佳或者手术后引起的新的疼痛或不适,请疼痛治疗专家协助诊断和进一步治疗。这样极大地降低了由于外科治疗效果欠佳而引起的医患纠纷。
(二) 慢性疼痛治疗:
慢性疼痛治疗方法包括如下:
1、药物治疗:可以分别归类于非鸦片类止痛药及鸦片类止痛药。
疼痛治疗分为三步骤用如下止痛药:
第一步用药:阿司匹林,扑热息痛,非激素类抗炎药等,用于轻度或中度疼痛。
第二步用药:可在第一步骤药物上再加用可待因,曲乌多或hydrocodone及oxycodone,这些药用于治疗中度疼痛。
第三步用药:是用于严重疼痛的治疗。此步骤用药为鸦片类止痛药,如:吗啡、hydromo.sphone, methadone, fentanyl, oxycodone, oxycontin等,这一类药仍可与非鸦片类止痛药联合使用。
非鸦片类止痛药除上述的阿司匹林,扑热息痛,非激素类抗炎药之外还有抗抑郁药、抗惊厥药,阿尔法-2受体激活药,NMDA受体拮抗剂,局麻药及局部外用药等。
鸦片类止痛药的给药途径包括如下方法:
静脉给药:静脉注射,静脉点滴,及病人自我控制静脉给药泵。
肌肉注射,皮下注射,口服用药或鼻饲管给药。
经表皮吸收鸦片止痛药贴;经粘膜吸收的口腔含剂。
鼻腔表面粘膜点滴止痛药,脊髓管给药,脊椎管给药泵植入等等。
2、介入性注射,神经阻滞治疗包括有:
硬膜外注射;脊椎关节腔注射;骶骼关节腔注射;选择性神经根阻滞,射频神经溶解术;化学药物神经溶解术;交感神经节阻滞;椎间盘造影;脊髓神经刺激器植入术;周围神经阻滞术及周围神经刺激器植入术;脊椎成形术。其它介入性治疗术有:大脑皮层刺激电极植入术及许多外科手术治疗疼痛。
这些手段极大地提高了治疗的准确性和有效性,同时极大地减小了治疗后并发症

PACU有完整的团队负责患者术前准备和术后观察处理。手术治疗后,一般经过30分钟左右回家再继续治疗。
二,B超引导疼痛治疗的临床应用
这里特别介绍一下B超引导麻醉和疼痛治疗:
B超已经广泛应用于临床麻醉和疼痛治疗。像食道超声,B超引导的神经阻滞麻醉,B超引导深静脉穿刺置管等。特别是慢性疼痛治疗,有了这个利器后,使慢性疼痛治疗的诊断和治疗达到了一个飞跃。
在慢性疼痛诊疗过程中,主要有两方面的作用:1,诊断的工具之一,2,引导治疗的重要手段。
作为诊断的工具,主要应用于皮肤和皮下组织,浮肿,蜂窝织炎,脓肿,坏死性筋膜炎,组织异物和外伤的诊断。例如:皮下脓肿和肿瘤,关节炎症和积液,肌腱拉伤和断裂,肌肉拉伤和断裂等等在门诊就可以迅速的作出诊断和治疗,提高了诊断的速度和治疗水平,避免了不必要的误诊和减少了患者的痛苦,极大地方便了主治医师和患者。
作为治疗的引导手段,B超引导有巨大的优势:直接可视化,各种软组织,肌肉,韧带,血管神经,关节,骨表面成像简单直接和清晰;没有辐射的危险;价格低廉;可移植性和可重复性;实时可视进针和药品的蔓延过程清晰;可用于早期妊娠等等。
B超引导疼痛治疗主要应用于:脊椎小关节注射,内侧支神经阻滞;颈神经根阻滞;中央轴索块; 骶管神经封闭;末梢神经,股外侧皮肩胛,肋间,枕部封闭,腹膜及腹膜下封闭;小肌肉肌腱节点封闭;肩关节肌肉骨骼; 髋关节,膝关节,滑囊炎,肌腱炎的诊断和治疗;星状神经节,三叉神经节的引导治疗等等。凡是B超能够探及到的地方,原则上都可以应用与慢性疼痛治疗。
B超引导的慢性疼痛治疗长剑的疾病有:肢体缺血,动脉血管痉挛,冻伤
复杂区域疼痛综合征,神经性疼痛,疼痛综合征,如雷诺氏病的治疗
急性带状疱疹和带状疱疹后神经痛,幻肢痛等等。
常见疼痛治疗治疗的副作用和并发症有:Horner综合征(同侧瞳孔缩小,眼睑下垂,enothalmos和鼻窦充血);声音嘶哑;食管损伤;动脉或静脉注射;手臂麻木和无力的部分臂丛神经阻滞;吞咽困难;声带麻痹;
硬膜外局部麻醉和气胸的蔓延等等。
相对于其他手段引导的疼痛治疗,B超引导下的疼痛治疗有很大优点:直接相关的解剖结构的可视化;注射传播的直接监控下减少了总剂量;无Horner综合征;没有其他的副作用。
三,UPMC和湘雅疼痛的部分差别
在UPMC的每一位公民或保险人,都有自己选择的家庭医生;疼痛患者在家庭医生的建议自己的选择下,疼痛治疗医生除了对患者制定最人性化的疼痛指导用药外,还依据患者实际情况,依据患者的要求,选择合适的治疗手段,患者不用担心自己的治疗费用,充分信任自己所选择的主治医师提供的医疗服务;同时,每一位主治医师只管放心给每一位患者提供优质,及时的医疗服务。在一定的法律体系约束下很少出现医疗纠纷,即使有,也有医师自身的专业素养,完整的法律体系、保险体系,基本上可完全规避诊疗风险;所以医患关系极其融洽。
反观我国及湘雅医学院疼痛的现状,突出矛盾是:
1,医保体制不完善: 疼痛门诊的检查、诊断和治疗,按照现阶段医保体系,绝大部分患者费用是不能报销的;如要报销,必须要住院治疗才能达到目的。这就产生了患者由于费用问题痛苦无比却望医止步;或者因保险原因“过度医疗服务”,占用有限的医疗资源;同时造成极大地资源浪费而又一筹莫展。手术后疼痛治疗还属于“特殊医疗服务”,不属于医疗保健范围,手术后疼痛治疗需要患者额外支出费用。患者往往因经济问题而放弃,但疼痛引起的纠纷,并发症往往是医疗纠纷的重要来源之一,由此造成的恶劣影响,根本无法根除;甚至是社会不稳定的重要诱发因素。即使医生考虑病人需要疼痛治疗改善质量和预后,还必须要考虑患者是否有费用可以支付?或多或少,因为费用问题,造成医患关系紧张,引发医患矛盾和医患纠纷,现在几经成为了破坏社会稳定的重要因素。
2,疼痛专业执业医师缺乏: 我校三所附属医院,还没有专门的疼痛科专业执业医师。疼痛治疗很多科室各自为政,自行处理,或者业余为之。
3,无统一网络化信息资源: 三所附属医院的医生工作站,患者信息,患者资料还没有统一网络化,造成资源的极大浪费;由于患者资料丢失,遗忘,造成重复检查,过度检查,也是医患纠纷的重要一环。
4,缺乏有效合作及治疗:我校三所附属医院的疼痛治疗,还没有形成有效合作,也没有利用湘雅优势进行综合治疗。疼痛治疗在临床、科研、教学整体方面严重脱节,到现阶段为止,由于各种原因,还谈不上疼痛治疗临床、教学和科研一体化。三家附属医院要整合优势,集体发力,还是一句空话和空想。
四,对湘雅医学院疼痛发展的思考
疼痛诊疗有着无比巨大社会需求,中国同时由于疼痛治疗观念和管理体制相对落后,这种需求更加巨大,更加有发展潜力。同时由于缺乏规范的疼痛诊疗专科,目前游医假药泛滥失控;在院诊疗患者由于“急慢性疼痛”的困扰,造成严重的医疗纠纷比比皆是;而由此引发的个人,家庭,社会痛苦更是难以控制。只有建立了规范的疼痛诊疗专科,才能真正实现“免除疼痛是患者的基本权利”的要求。而疼痛诊疗专科的建立是一项真正体现医疗“服务人民,关注民生”的具体措施。
结合当今国内外医学发展,结合湘雅医学院现状,就疼痛治疗而言,我们作为湘雅的一份子,有义务和责任,通过不懈的努力, 使湘雅疼痛治疗达到国内先进的疼痛诊疗水平。我们提以下建议:
(一) 疼痛信息网络统一化: 应用现有技术,湘雅三家附属医院,统一网络化,使三所大医院各种信息真正达到共享,充分利用现有技术和人才优势,使各级人员借助这个平台,充分发挥各自的优势,患者信息得到最充分地利用,长期来讲,节约大量的人力物力,降低社会成本,提高工作效率,使每一位患者得到最有效的治疗和关注。在特殊情况下,可以最有效的提高工作效率。
在科研方面,有了这个网络化,可以真正做到整体出击,形成一个真正的拳头,使湘雅医学院达到一个新到的高度成为一种可能。
在教学方面,应用这个平台,真正做到病例分享,网络教学,管理集中统一而又不失相对独立性。
这种网络技术,在操作上已经不是问题,关键是医院领导管理层形成统一认识, 早行动,早部署.
(二)疼痛治疗医生专业化。现有疼痛治疗主治医师,基本上都是半职业化,这是湘雅医学院疼痛治疗、教学和科研止步不前的一重要症结所在。从美国等发达国家对疼痛患者统计研究来看,中国的情况有过之而无不及,其社会意义和临床意义更加深远。
(三)完善医保体制: 领导阶层不遗余力的解决好现有医保体制,充分意识到医疗应以” 患者为中心”的理念, 更好的为患者服务。绝大部分疼痛治疗患者,属于门诊治疗,而现有的医保体制,在门诊治疗的费用基本上有患者自己承担,而患者购买的医疗保险逐年增加而没有享受到这种医疗保险的服务,心里极度不平衡。所以经常发生小病大治,小病难治,使这种痛苦延绵不绝,成为一种社会不稳定因素的根源之一。
(四)加强疼痛知识宣传: 可有湘雅医学院发起,联合全中国有关专家和部门,共发起成立全国性的“关注疼痛,关爱疼痛,消除疼痛”宣传活动,在海外学子,海外同行的合作下,把每年的5曰2号,成立世界“疼痛日”,加强有关疼痛知识的宣传,真正做到关注人民的疼痛,让每一位痛苦患者真正做到关注,关怀和有效地诊治。
(五)加强疼痛国际交流: 大力加强与国内外同行的交流,全速地把现有世界上的先进理念,先进的治疗手段,应用于临床,例如B超引导的麻醉和疼痛治疗等等。
(六)加强中西医结合疼痛治疗的研究和应用。疼痛疾病涉及的领域纷繁复杂,治疗手段千变万化。只有丰富对疼痛患者的充分了解,才能真正找到适合每一位疼痛治疗患者的治疗方法。而正是因为疼痛原因复杂性,往往单一的治疗手段,难以达到理想的效果。只有结合各种手段,利用现有技术,才是正途。
中医治疗这种慢性疼痛方面,有一些方法独特而不可代替。如针灸,推拿等等。往往这种方法,又不能单独解决所有问题,只有中西医结合,糅合心理治疗,康复理疗,等等各种手段,才有可能真正治疗慢性疼痛,消除慢性疼痛,最大限度的疼痛给患者造成的痛苦,提高疼痛患者的生活质量,降低疼痛对社会的危害。
总之, 目前我国及湘雅疼痛的发展还有很长的路需走, 湘雅学子还需进行不懈的努力,同时也希望大学及医院的有关部门领导意识到发展疼痛专科的重要性和紧迫性,真正做到以患者为中心,以北消除患者疼痛为己任,加强合作和积极进取,开创湘雅疼痛诊疗,教学和科研新纪元. (作者周治明系中南大学湘雅三院麻醉学副教授)







